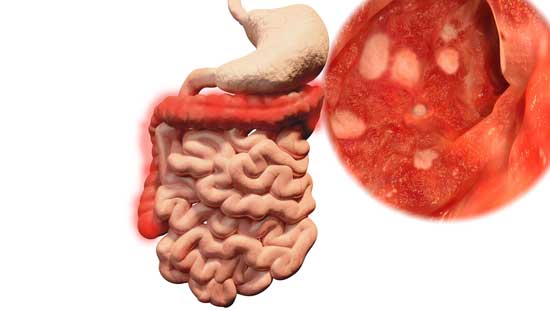
Die Colitis ulcerosa (UC oder CU) ist eine Form der entzündlichen Darmerkrankung (IBD). Es passiert, wenn das Immunsystem Lebensmittel, Bakterien und andere Substanzen im Dickdarm (Dickdarm) angreift. Dieser Angriff verursacht Entzündungen, die die Darmauskleidung dauerhaft schädigen können.
Eine Koloskopie ist ein Test, der das Innere des Dickdarms untersucht. Mit diesem Test diagnostizieren Ärzte UC und bestimmen dessen Schweregrad.
Eine Darmspiegelung ist auch ein Screening-Test für Darmkrebs – ein Krebs des Dickdarms und des Enddarms. Regelmäßige Screenings sind wichtig für Menschen mit UC. Menschen mit dieser Erkrankung sind einem höheren Risiko für Darmkrebs ausgesetzt.
Was ist die Koloskopie?
Die Koloskopie ist eine Methode, mit der Ärzte eine Colitis ulcerosa diagnostizieren. Ein Koloskop ist ein langer, dünner, flexibler Schlauch mit einer Kamera am Ende. Der Arzt verwendet es, um das Innere Ihres Dickdarms und Rektums zu betrachten.
Sie werden sich ein paar Tage im Voraus auf diesen Test vorbereiten, indem Sie ein Abführmittel trinken, das das Innere Ihres Dickdarms reinigt. Ein sauberer Darm ist für Ihren Arzt leichter zu untersuchen.
Was ist nach der Darmspiegelung zu essen und zu vermeiden?
Proktoskopie: Vorbereitung, Verfahren, Risiken, Genesungszeit, Risiken
Vor dem Test bekommst du ein Beruhigungsmittel, um dich zu entspannen. Du bekommst auch Medikamente, um Unannehmlichkeiten zu vermeiden.
Während des Tests liegen Sie auf der Seite auf einem Tisch. Ihr Arzt wird das Zielfernrohr durch Ihren Anus führen.
Dann wird Ihr Arzt nach Entzündungen und Wunden in Ihrem Darm suchen. Präkanzerose, sogenannte Polypen, werden entfernt.
Ihr Arzt kann auch ein kleines Stück Gewebe entfernen und es zur Untersuchung an ein Labor schicken. Dies wird als Biopsie bezeichnet. Es kann helfen, auf Krebs zu prüfen oder Ihre Diagnose zu bestätigen.
Darmkrebs Heilungschancen, Lebenserwartung, erkennen, Vorsorge, Endstadium
Diagnostik der Colitis ulcerosa
Eine Darmspiegelung sucht nach UC-Schäden wie Schwellungen, Rötungen und Wunden im Darm. Es kann zeigen, wie schwer die Krankheit ist und wie viel von Ihrem Dickdarm sie beeinflusst. Das Wissen um das Ausmaß Ihrer Erkrankung wird Ihrem Arzt helfen, die richtige Behandlung zu finden.
UC wird in verschiedene Bedingungen unterteilt, je nachdem, wo es sich in Ihrem Dickdarm befindet.
- Die Proktitis tritt nur im Enddarm auf. Es ist die am wenigsten schwere Form von UC.
- Die Proktosigmoiditis liegt im Rektum und im Sigma-Darm – dem unteren Teil des Dickdarms, der dem Rektum am nächsten ist.
- Die linksseitige Kolitis betrifft den Bereich vom Rektum bis zur Milzbiegung – die Biegung des Dickdarms in der Nähe der Milz.
- Pancolitis betrifft den gesamten Dickdarm.
Überwachung Ihrer Behandlung
UC-Behandlungen senken Entzündungen und geben Ihrem Dickdarm eine Chance zur Heilung. Ihr Arzt kann regelmäßige Darmspiegelungen durchführen, um zu sehen, ob die Entzündung zurückgegangen ist und Ihre Darmschleimhaut verheilt ist. Dies sind Anzeichen dafür, dass Ihre Behandlung funktioniert.
12 Dinge, die Sie über die Behandlung von Colitis ulcerosa wissen sollten
Früherkennung von Darmkrebs
Nachdem Sie viele Jahre mit UC gelebt haben, kann die Entzündung beginnen, Zellen in Ihrem Dickdarm krebsartig zu verändern. Menschen mit UC sind einem höheren Risiko für Darmkrebs ausgesetzt als Menschen ohne diese Krankheit.
Ihr Krebsrisiko steigt acht bis zehn Jahre, nachdem bei Ihnen die Diagnose gestellt wurde – oder Sie beginnen, Symptome für UC zu zeigen. Je schwerer Ihre Krankheit ist und je mehr von Ihrem entzündeten Dickdarm, desto höher wird Ihr Krebsrisiko.
Insgesamt ist Ihr Risiko noch gering. Die meisten Menschen mit UC werden nie Darmkrebs bekommen. Dennoch ist es wichtig, auf Krebs zu achten, wenn man mit dieser Krankheit lebt.
Experten empfehlen, dass Sie anfangen, Darmspiegelung Krebsvorsorgeuntersuchungen zu erhalten, nachdem Sie UC für acht Jahre gehabt haben. Wenn der Test negativ ist, lassen Sie alle ein bis zwei Jahre eine erneute Koloskopie durchführen. Während der Koloskopie sollte Ihr Arzt eine Biopsie durchführen.
Wenn Sie diesen Test so oft wie von Ihrem Arzt empfohlen erhalten, können Sie Darmkrebs frühzeitig erkennen. Je früher Sie Krebs finden, desto wahrscheinlicher ist eine erfolgreiche Behandlung.
Die Einnahme von Medikamenten kann helfen, die Immunantwort zu kontrollieren und die Entzündung in Ihrem Dickdarm zu reduzieren, bevor sie Schäden und Komplikationen verursacht. Einige Menschen müssen möglicherweise operiert werden, um beschädigte Teile ihres Dickdarms zu entfernen.
6 Langzeitkomplikationen der unkontrollierten Colitis ulcerosa:
Starke Blutungen
Eine Schädigung des Dickdarms kann zu Blutungen führen. Du kannst das Blut in deinem Stuhlgang bemerken. Blutiger Stuhl ist das Hauptsymptom von UC.
Geschwollener Dickdarm (giftiges Megakolon)
Toxisches Megakolon ist eine seltene, aber gefährliche Komplikation von UC. Es passiert, wenn Gas im Dickdarm eingeschlossen wird und ihn anschwellen lässt.
Der Dickdarm kann sich so vergrößern, dass er aufbricht und Bakterien ins Blut freisetzt. Die Bakterien können eine tödliche Blutinfektion verursachen, die als Sepsis bezeichnet wird.
Zu den Symptomen des toxischen Megakolons gehören:
- Bauchschmerzen und Schwellungen
- Fieber
- schnelle Herzfrequenz
Ärzte behandeln das giftige Megakolon mit Medikamenten, um Schwellungen zu reduzieren und Infektionen zu verhindern. Wenn die Behandlungen nicht funktionieren, müssen Sie möglicherweise operiert werden, um Ihren Dickdarm ganz oder teilweise zu entfernen.
Ein Loch in deinem Darm.
Entzündungen und Wunden können die Darmwand so stark schwächen, dass sie schließlich ein Loch bildet. Dies wird als perforierter Doppelpunkt bezeichnet.
Ein perforierter Dickdarm tritt in der Regel wegen des giftigen Megakolons auf. Es ist ein medizinischer Notfall.
Bakterien, die in Ihrem Darm leben, können durch das Loch in den Bauch gelangen. Diese Bakterien können eine schwere Infektion verursachen, die als Peritonitis bezeichnet wird. Wenn dies geschieht, müssen Sie operiert werden, um das Loch zu schließen.
Erhöhtes Risiko für Darmkrebs
Eine ständige Entzündung des Darms kann dazu führen, dass Zellen schließlich krebskrank werden. Menschen mit UC haben eine etwa doppelt so hohe Wahrscheinlichkeit an Darmkrebs zu erkranken wie Menschen ohne die Krankheit.
Insgesamt ist das Risiko gering, und die meisten Menschen mit UC werden nie Darmkrebs bekommen. Aber Ihre Wahrscheinlichkeit, Krebs zu bekommen, steigt, nachdem Sie die Krankheit acht bis zehn Jahre lang hatten.
Es ist wahrscheinlicher, dass Sie Darmkrebs bekommen, wenn Sie es haben:
- schwere Entzündung im Dickdarm
- eine Familiengeschichte von Darmkrebs
Für Menschen, die seit mehr als acht Jahren an UC leiden, ist es wichtig, sich alle ein bis zwei Jahre mit einer Darmspiegelung untersuchen zu lassen. Dieser Test verwendet einen langen flexiblen Schlauch, um abnormales Gewebe in Ihrem unteren Darm zu finden und zu entfernen.
Knochenschwund (Osteoporose)
UC erhöht Ihr Risiko für die knochenschwache Krankheit Osteoporose. Bis zu 60 Prozent der Menschen mit dieser Krankheit haben dünnere Knochen als normale Knochen.
Schwere Entzündungen in Ihrem Dickdarm oder die chirurgische Entfernung eines Teils Ihres Dickdarms können es Ihrem Körper erschweren, Kalzium und Vitamin D aufzunehmen. Sie benötigen diese Nährstoffe, um Ihre Knochen stark zu halten. Entzündungen können auch den Prozess stören, den Ihr Körper zum Wiederaufbau von neuem Knochen verwendet.
Die Einnahme von Kortikosteroiden kann auch zur Osteoporose beitragen. Diese Medikamente reduzieren Entzündungen im Dickdarm, schwächen aber auch die Knochen.
Schwache Knochen erhöhen das Risiko von Frakturen. Eine kalzium- und vitaminreiche Ernährung kann zum Schutz der Knochen beitragen. Auch Gewichtungsübungen wie Treppensteigen und Tanzen stärken die Knochen.
Wenn ein Knochendichtetest zeigt, dass Sie geschwächte Knochen haben, kann Ihr Arzt Bisphosphonate oder andere Medikamente zum Schutz der Knochen verschreiben. Möglicherweise müssen Sie auch den Einsatz von Steroiden reduzieren.
Primäre sklerosierende Cholangitis (PSC)
Die primär sklerosierende Cholangitis (PSC) ist eine Entzündung und Narbenbildung in den Gallengängen. Diese Röhren transportieren die Verdauungsflüssigkeitsgalle von der Leber zu Ihrem Dünndarm. PSC ist bei Menschen mit UC weit verbreitet.
Narben können die Gallenwege verengen. Die Verengung führt dazu, dass sich die Galle in der Leber wieder ansammelt. Mit der Zeit kann die Leber vernarbt und so stark beschädigt werden, dass eine Transplantation erforderlich ist.
UC-Symptome kommen und gehen, aber die Krankheit ist chronisch. Um das Risiko für Komplikationen zu verringern, befolgen Sie die von Ihrem Arzt verschriebene Behandlung. Sprechen Sie auch mit Ihrem Arzt über Änderungen des Lebensstils, um Ihnen zu helfen, Ihren Zustand zu kontrollieren.
Colitis ulcerosa und Darmkrebs
Menschen mit UC haben eine mehr als doppelt so hohe Wahrscheinlichkeit, an Darmkrebs zu erkranken als Menschen ohne die Krankheit. UC verursacht Entzündungen, die schließlich Zellen in der Darmauskleidung krebsartig machen können.
Ihr Darmkrebsrisiko steigt, sobald Sie etwa acht bis zehn Jahre mit UC gelebt haben. Je länger Sie UC haben, desto höher steigt Ihr Krebsrisiko.
Laut einer Überprüfung der wissenschaftlichen Literatur aus dem Jahr 2001 war die Wahrscheinlichkeit, an Darmkrebs zu erkranken, hoch:
- 2 Prozent nach 10 Jahren bei UC
- 8 Prozent nach 20 Jahren
- 18 Prozent nach 30 Jahren
Im Vergleich dazu liegt das Risiko, an Darmkrebs zu erkranken, bei Menschen, die keine UC haben, bei weniger als 5 Prozent.
Wie viel von Ihrem Dickdarm von Entzündungen betroffen ist, ist auch ein Faktor für Ihr Risiko, an Darmkrebs zu erkranken. Menschen mit vielen Entzündungen im gesamten Dickdarm haben das höchste Risiko für Darmkrebs. Menschen mit einer Entzündung nur im Rektum haben das geringste Risiko.
Sie müssen auch wachsam sein, wenn Sie eine primäre sklerosierende Cholangitis (PCS) haben, eine seltene Komplikation von UC. PCS betrifft die Gallenwege, die die Verdauungsflüssigkeit von der Leber zum Darm transportieren.
PCS verursacht Entzündungen und Narbenbildung, die die Kanäle verengen. Es erhöht auch das Risiko für Darmkrebs, und die Krankheit kann früher als acht bis zehn Jahre nach der Diagnose von UC beginnen.
Dennoch ist das Gesamtrisiko für Darmkrebs nach wie vor sehr gering. Die meisten Menschen mit UC werden keinen Darmkrebs bekommen. Aber bei denen, die Darmkrebs bekommen, kann es eine aggressivere Form sein, die schwieriger zu behandeln ist. Deshalb ist das Screening so wichtig.
Sichtkontrolle erhalten
Menschen mit UC sollten mit ihrem Arzt darüber sprechen, dass sie auf Darmkrebs untersucht werden. Eine Koloskopie ist der wichtigste Test, um diesen Krebs zu erkennen.
Regelmäßige Darmspiegelungen können helfen, das Risiko für Darmkrebs oder den Tod durch Darmkrebs zu senken. Bei Menschen, die sich einer regelmäßigen Vorsorgeuntersuchung unterzogen haben, sanken die Chancen auf die Entstehung von Darmkrebs um 42 Prozent. Die Wahrscheinlichkeit, an diesem Krebs zu sterben, sank um 64 Prozent.
Eine Koloskopie ist ein Test, der einen langen, flexiblen Schlauch mit einer Kamera am Ende verwendet, um Ihrem Arzt zu helfen, in Ihren Darm zu sehen. Der Test sucht nach präkanzerösen Wachstumsformen, die Polypen in Ihrer Darmauskleidung genannt werden. Der Arzt kann diese Wucherungen entfernen, um zu verhindern, dass sie zu Krebs werden.
Möglicherweise entfernt Ihr Arzt während der Darmspiegelung auch Gewebeproben und lässt sie auf Krebs testen. Dies wird als Biopsie bezeichnet.
Fragen Sie Ihren Arzt nach dem Beginn einer regelmäßigen Darmspiegelung, wenn es acht Jahre her ist, seit Ihre Symptome zum ersten Mal aufgetreten sind oder bei Ihnen eine UC diagnostiziert wurde.
Der allgemeine Ratschlag ist, alle ein bis zwei Jahre eine Darmspiegelung durchzuführen. Dennoch können einige Leute diesen Test mehr oder weniger oft haben müssen, der auf Faktoren wie basiert:
- das Alter, in dem die Diagnose gestellt wurde
- wie viel Entzündung sie haben und wie viel von ihrem Darm es beeinflusst.
- ihre familiäre Vorgeschichte von Darmkrebs
- ob sie auch PSC haben
Wie Sie Ihr Risiko reduzieren können
Sind hier einige andere Sachen, die Sie tun können, um Ihre Wahrscheinlichkeiten des Entwickelns des Darmkrebses zu senken und Ihre Vorteile des Findens er früh zu verbessern, wenn Sie ihn entwickeln:
- Nehmen Sie Ihre Medikamente wie von Ihrem Arzt verschrieben ein, um Ihre UC-Entzündung unter Kontrolle zu halten.
- Lassen Sie sich mindestens einmal im Jahr von Ihrem Gastroenterologen untersuchen.
- Lassen Sie Ihren Arzt wissen, ob eines Ihrer Familienmitglieder Darmkrebs hatte oder kürzlich diagnostiziert wurde.
- Essen Sie mehr Obst, Gemüse und Vollkorn wie Vollkornreis oder Weizenbrot.
- Begrenzung von rotem Fleisch (wie Burger, Steaks und Schweinefleisch) und verarbeitetem Fleisch (wie Hot Dogs, Speck und Wurst), das mit dem Darmkrebsrisiko verbunden ist.
- Versuchen Sie an den meisten Tagen der Woche zu laufen, ein Fahrrad zu fahren oder andere Übungen zu machen.
- Fragen Sie Ihren Arzt nach Medikamenten wie Sulfasalazin (Azulfidin), Vedolizumab (Entyvio) oder Mesalamin. Diese Medikamente kontrollieren UC, und sie können Ihr Risiko für Darmkrebs senken.
- Vermeiden Sie Alkohol oder beschränken Sie sich auf nicht mehr als ein Getränk pro Tag.
Achten Sie auf Symptome
Neben regelmäßigen Vorsorgeuntersuchungen sollten Sie auf diese Symptome von Darmkrebs achten und diese sofort Ihrem Arzt mitteilen:
- eine Veränderung des Stuhlgangs
- Blut im Stuhl
- Hocker, die dünner sind als üblich
- Gasüberschuss
- ein Gefühl von Blähungen oder Sättigung
- Durchfall oder Verstopfung
- ungeplante Gewichtsabnahme
- mehr Ermüdung als sonst
- Erbrechen
Medikamente für Menschen mit Colitis ulcerosa
Verschiedene Medikamente können verwendet werden, um Entzündungen (Schwellungen und Irritationen) zu vermindern, die Anzahl der Aufflackern zu reduzieren und den Darm heilen zu lassen. Vier Hauptklassen von Medikamenten werden zur Behandlung von Menschen mit Colitis ulcerosa eingesetzt.
Aminosalicylate (5-ASA)
Aminosalicylate sollen die Symptome einer Colitis ulcerosa reduzieren, indem sie Entzündungen im Dickdarm reduzieren. Diese Medikamente werden bei Menschen mit leichter bis mittelschwerer Colitis ulcerosa eingesetzt. Sie können dazu beitragen, Aufflackern zu verhindern oder die Anzahl der Aufflackern zu reduzieren.
Beispiele für diese Medikamente sind:
Sulfasalazin
Sulfasalazin wird oral als Tablette mit sofortiger oder verzögerter Freisetzung eingenommen. Sulfasalazin ist als Generikum und als Markenmedikament Azulfidin erhältlich.
Die häufigsten Nebenwirkungen von Sulfasalazin können sein:
- Appetitlosigkeit
- Kopfschmerzen
- Übelkeit
- Erbrechen
- Magenverstimmung
- verminderte Spermienwerte bei Männern
Andere seltene, aber schwerwiegende Nebenwirkungen von Sulfasalazin sind:
- Blutkrankheiten wie Anämie
- schwere allergische Reaktionen wie das Stevens-Johnson-Syndrom
- Leberversagen
- Nierenprobleme
Sulfasalazin kann mit anderen Medikamenten interagieren, wie z.B.:
- Digoxin
- Folsäure
Mesalamin
Mesalamin kann oral (durch den Mund) als Tablette mit verzögerter Wirkstofffreisetzung, Kapsel mit verlängerter Wirkstofffreisetzung oder Kapsel mit verzögerter Wirkstofffreisetzung eingenommen werden. Mesalamin ist auch als rektales Zäpfchen oder rektaler Einlauf erhältlich.
Mesalamin ist als Generikum in einigen Formen erhältlich. Es gibt auch mehrere Markenversionen, wie Delzicol, Apriso, Pentasa, Rowasa, sfRowasa, Canasa, Asacol HD und Lialda.
Die häufigsten Nebenwirkungen von Mesalamin können sein:
- Durchfallerkrankung
- Kopfschmerzen
- Übelkeit
- Bauchschmerzen, Krämpfe und Unannehmlichkeiten
- Erhöhte Magenübersäuerung oder Reflux
- Erbrechen
- Rülpsen
- überstürzt
Seltene, aber schwerwiegende Nebenwirkungen von Mesalamin können sein:
- Brustschmerzen
- Kurzatmigkeit
- unregelmäßiger Herzrhythmus
Beispiele für Medikamente, mit denen Mesalamin interagieren kann, sind unter anderem:
- Thioguanin
- Warfarin
- varicella zoster impfstoff
Olsalazin
Olsalazin kommt als Kapsel, die Sie mit dem Mund einnehmen. Es ist als Markenmedikament Dipentum erhältlich. Es ist nicht als Generikum erhältlich.
Die häufigsten Nebenwirkungen von Olsalazin können sein:
- Durchfall oder lockerer Stuhlgang
- Bauchschmerzen
- Ausschlag oder Juckreiz
Zu den schwerwiegenden Nebenwirkungen von Olsalazin können gehören:
- Blutkrankheiten wie Anämie
- Leberversagen
- Herzprobleme wie Herzrhythmusveränderungen und Entzündungen des Herzens
Beispiele für Medikamente, mit denen Olsalazin interagieren kann, sind unter anderem:
- Heparin
- niedermolekulare Heparine wie Enoxaparin oder Dalteparin
- Mercaptopurin
- Thioguanin
- varicella zoster impfstoff
Balsalazid
Balsalazid wird oral als Kapsel oder Tablette eingenommen. Die Kapsel ist als Generikum und als Markenmedikament Colazal erhältlich. Das Tablett ist nur als Markenmedikament Giazo erhältlich.
Die häufigsten Nebenwirkungen von Balsalazid können sein:
- Kopfschmerzen
- Bauchschmerzen
- Durchfallerkrankung
- Übelkeit
- Erbrechen
- Atemwegsinfektion
- Gelenkschmerzen
Zu den schwerwiegenden Nebenwirkungen von Balsalazid können gehören:
- Blutkrankheiten wie Anämie
- Leberversagen
Beispiele für Medikamente, mit denen Balsalazid interagieren kann, sind unter anderem:
- Thioguanin
- Warfarin
- varicella zoster impfstoff
Kortikosteroide
Kortikosteroide vermindern die allgemeine Immunantwort des Körpers und vermindern Entzündungen in Ihrem Körper. Diese Art von Medikamenten wird zur Behandlung von Menschen mit mittelschwerer bis schwerer aktiver Colitis ulcerosa eingesetzt. Zu den Kortikosteroiden gehören:
Budesonid
Zwei Formen von Budesonid, die für die Behandlung von Colitis ulcerosa zugelassen sind, sind Tabletten mit verlängerter Freisetzung und Rektalschaum. Beide sind als Markenmedikament Uceris erhältlich. Sie sind nicht als Generika erhältlich.
Die häufigeren Nebenwirkungen von Budesonid können sein:
- Kopfschmerzen
- Übelkeit
- verminderte Spiegel des Hormons Cortisol
- Schmerzen im Oberbauch
- Müdigkeit
- Aufblähung
- Akne
- Harnwegsinfektion
- Gelenkschmerzen
- Verstopfung
Zu den schwerwiegenden Nebenwirkungen von Budesonid können gehören:
- Sehstörungen wie Glaukom, Katarakt und Erblindung
- Bluthochdruck
Budesonid kann mit anderen Medikamenten wie:
- Proteasehemmer wie Ritonavir, Indinavir und Saquinavir, die zur Behandlung von HIV-Infektionen eingesetzt werden.
- Antimykotika wie Itraconazol und Ketoconazol
- Erythromycin
- orale Verhütungsmittel, die Ethinylestradiol enthalten
Prednison und Prednisolon
Prednison ist in Tabletten-, Tabletten-, verzögert freisetzenden und flüssigen Lösungsformen erhältlich. Du nimmst das alles mit dem Mund. Prednisone ist als Generikum und als Markenmedikament Deltasone, Prednisone Intensol und Rayos erhältlich.
Die Formen von Prednisolon, die für die Behandlung von Colitis ulcerosa zugelassen sind, sind:
- Tabletten
- Lösetabletten
- flüssige Lösung
- Sirup
Du kannst jede dieser Formen durch den Mund annehmen. Prednisolon ist als Generikum und als Markenmedikament Millipred erhältlich.
Die häufigsten Nebenwirkungen von Prednison und Prednisolon können sein:
- erhöhte Blutzuckerwerte
- Unruhe oder Angstzustände
- erhöhter Blutdruck
- Schwellungen durch Flüssigkeitsansammlung in den Beinen oder Knöcheln
- erhöhter Appetit
- Gewichtszunahme
Zu den schwerwiegenden Nebenwirkungen von Prednison und Prednisolon können gehören:
- Osteoporose und erhöhtes Risiko für Knochenbrüche
- Herzprobleme wie Herzinfarkt, Brustschmerzen und Herzrhythmusänderungen
- Krampfanfälle
Beispiele für Medikamente, mit denen Prednison und Prednisolon interagieren können, sind unter anderem:
- antiseizure Medikamente wie Phenobarbital und Phenytoin
- Blutverdünner wie Warfarin
- Rifampin
- Ketoconazol
- Aspirin
Immunmodulatoren
Immunmodulatoren sind Medikamente, die die Reaktion des Körpers auf sein eigenes Immunsystem vermindern. Das Ergebnis ist eine verminderte Entzündung im gesamten Körper einer Person. Immunmodulatoren können die Anzahl der Entstehung von Colitis ulcerosa reduzieren und Ihnen helfen, länger symptomfrei zu bleiben.
Immunmodulatoren werden im Allgemeinen bei Menschen eingesetzt, deren Symptome nicht durch Aminosalicylate und Kortikosteroide kontrolliert wurden. Allerdings kann es mehrere Monate dauern, bis diese Medikamente wirken.
Zu den Immunmodulatoren gehören:
Tocacitinib
Bis vor kurzem waren Immunmodulatoren von der U.S. Food and Drug Administration (FDA) nicht zugelassen, um Menschen mit Colitis ulcerosa zu behandeln. Dennoch wurde diese Medikamentenklasse manchmal off-label zur Behandlung von Menschen mit Colitis ulcerosa eingesetzt.
Ein solcher Off-Label-Einsatz gehörte 2018 der Vergangenheit an, als die FDA den Einsatz eines Immunmodulators für Menschen mit Colitis ulcerosa genehmigte. Dieser Immunmodulator wird Tofacitinib (Xeljanz) genannt. Es war zuvor von der FDA für Menschen mit rheumatoider Arthritis zugelassen, wurde aber off-label für Menschen mit Colitis ulcerosa verwendet. Xeljanz ist das erste Medikament seiner Art, das oral – und nicht durch Injektion – zur Langzeitbehandlung von Menschen mit Colitis ulcerosa verabreicht wird.
Methotrexat
Methotrexat ist als Tablette erhältlich, die Sie mit dem Mund einnehmen. Es wird auch durch intravenöse (IV) Infusionen sowie subkutane und intramuskuläre Injektionen gegeben. Die Tablette ist als Generikum und als Markenmedikament Trexall erhältlich. Die IV-Lösung und die intramuskuläre Injektion sind nur als Generika erhältlich. Die subkutane Injektion ist nur als Markenmedikament Otrexup und Rasuvo erhältlich.
Azathioprin
Für die Behandlung von Colitis ulcerosa gibt es Azathioprin als Tablette, die Sie mit dem Mund einnehmen. Es ist als Generikum und als Markenmedikament Azasan und Imuran erhältlich.
Mercaptopurin
Mercaptopurin ist als Tablette oder flüssige Suspension erhältlich, die beide oral eingenommen werden. Die Tablette ist nur als Generikum erhältlich, und die Suspension ist nur als Markenmedikament Purixan erhältlich.
Nebenwirkungen von Methotrexat, Azathioprin und Mercaptopurin
Die häufigsten Nebenwirkungen dieser Immunmodulatoren können sein:
- Kopfschmerzen
- Übelkeit
- Erbrechen
- Durchfallerkrankung
- Mundwunden
- Müdigkeit
- niedrige Blutkörperchenspiegel
Beispiele für Medikamente, mit denen Immunmodulatoren interagieren können, sind unter anderem:
- Allopurinol
- Aminosalicylate wie Sulfasalazin, Mesalamin und Olsalazin
- Angiotensin-konvertierende Enzym (ACE)-Hemmer wie Lisinopril und Enalapril
- Warfarin
- Ribavirin
- nichtsteroidale entzündungshemmende Medikamente (NSAIDs) wie Naproxen und Ibuprofen
- Phenylbutazon
- Phenytoin
- Sulfonamide
- probenecid
- Retinoide
- Theophyllin
Biologika
Biologika sind gentechnisch hergestellte Medikamente, die in einem Labor aus einem lebenden Organismus entwickelt werden. Diese Medikamente verhindern, dass bestimmte Proteine in Ihrem Körper Entzündungen verursachen. Biologika werden für Menschen mit mittelschwerer bis schwerer Colitis ulcerosa eingesetzt. Sie werden auch für Menschen eingesetzt, deren Symptome nicht durch Behandlungen wie Aminosalicylate, Immunmodulatoren oder Kortikosteroide kontrolliert wurden.
Es gibt fünf biologische Medikamente, die zur Behandlung von Symptomen der Colitis ulcerosa eingesetzt werden. Diese sind nur als Markenmedikamente erhältlich, einschließlich:
- Adalimumab (Humira), gegeben durch subkutane Injektion
- Golimumab (Simponi), gegeben durch subkutane Injektion
- Infliximab (Remikade), gegeben durch IV-Infusion
- infliximab-dyyb (Inflectra), gegeben durch IV-Infusionen
- Vedolizumab (Entyvio), gegeben durch Infusion mit IV.
Möglicherweise müssen Sie Adalimumab, Golimumab, Infliximab oder Infliximab-dyyb bis zu acht Wochen lang einnehmen, bevor Sie eine Besserung feststellen. Vedolizumab beginnt in der Regel in sechs Wochen zu wirken.
Die häufigsten Nebenwirkungen von biologischen Medikamenten können sein:
- Kopfschmerzen
- Fieber
- Schüttelfrost
- Nesselsucht oder Ausschlag
- erhöhte Infektionen
Biologische Arzneimittel können mit anderen biologischen Wirkstoffen interagieren. Beispiele dafür sind:
- Natalizumab
- Adalimumab
- Golimumab
- infliximab
- Anakinra
- abatacept
- Tocilizumab
- Warfarin
- Cyclosporin
- Theophyllin
- Lebendimpfstoffe wie der Varicella-Zoster-Impfstoff
NSAIDs vermeiden
NSAIDs, wie Ibuprofen und Naproxen, reduzieren typischerweise Entzündungen im Körper. Wenn Sie jedoch eine Colitis ulcerosa haben, können diese Medikamente Ihre Symptome verschlimmern. Sprechen Sie mit Ihrem Arzt, bevor Sie ein NSAID einnehmen.
Sprechen Sie mit Ihrem Arzt
Viele Medikamente können helfen, die Symptome Ihrer Colitis ulcerosa zu reduzieren. Wenn Sie an Colitis ulcerosa leiden, lesen Sie diesen Artikel mit Ihrem Arzt durch und sprechen Sie darüber, welche Medikamente für Sie geeignet sind. Ihr Arzt wird Ihnen Medikamente vorschlagen, die auf Faktoren wie Ihrem allgemeinen Gesundheitszustand und der Schwere Ihres Zustands basieren.
Möglicherweise müssen Sie ein paar Medikamente ausprobieren, bevor Sie einen Behandlungsplan finden, der für Sie geeignet ist. Wenn die Einnahme eines Medikaments Ihre Symptome nicht ausreichend reduziert, kann Ihr Arzt ein zweites Medikament hinzufügen, das das erste wirksamer macht. Es kann einige Zeit dauern, aber Ihr Arzt wird mit Ihnen zusammenarbeiten, um die richtigen Medikamente zu finden, die helfen, Ihre Symptome der Colitis ulcerosa zu lindern.